01 ноября 2018
Аверьянова Света
Активные игры, катание на велосипеде или самокате — полезные, но одновременно опасные занятия. Дети сталкиваются, ударяются головой. Нередко падения заканчиваются сотрясением мозга.
Куда обращаться за помощью, как определить сотрясение мозга у ребенка, что бывает полезно знать родителям о ЧМТ, расскажем в нашей статье.
Важная информация
Сотрясения относятся к легкой форме черепно-мозговых травм. Повреждаются сосуды головного мозга. Получить такую травму можно из-за сильного удара или при столкновении. Несмотря на кажущуюся простоту диагностики, сотрясение требует тщательного наблюдения и лечения в стационаре.
Дети в отличие от взрослых защищены от серьезных последствий падений и ударов головой в большей степени. Кости их черепа более твердые и подвижные одновременно. Между мозгом и костями есть жидкость (ликвор). Она амортизирует удары.
Грудничков до 6 месяцев защищает незатянувшийся родничок. По этой причине большинство поскальзываний, ушибов головы заканчиваются без последствий для новорожденных и детсадовцев.
Травмы, связанные с повреждением мозговых структур, принято разделять на три вида:
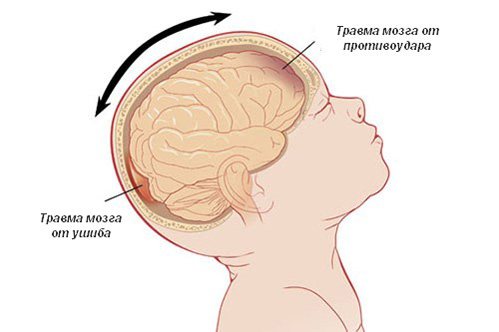
- Ушиб мозга. Происходит сдавливание мозга костями черепа из-за изменения контура свода, переломов костной ткани.
- Ушиб мозга, осложненный гематомой. Кровоизлияние концентрируется во внутренних структурах мозга или между его оболочками. Причиной гематомы становится разрыв вен из-за встряски черепной коробки, переломов костей головы. Субдуральные гематомы (вместе с ушибом мозга) очень опасны для детей раннего возраста.
Малышам в этом случае требуется срочная госпитализация и операция. - Сотрясение мозга. Из-за удара резко смещается мозговая жидкость, происходит перепад давления, лопаются или деформируются сосуды. Нарушается питание клеток, связь между отделами. Поэтому у пострадавшего наблюдаются вертиго, тошнота, дезориентация, потеря сознания.
Прогноз и последствия
Если при черепно-мозговой травме в легкой форме родители вовремя обратились к доктору, проведенный полный курс терапии с использованием лекарственных препаратов исключает риск развития отдаленных последствий. Сотрясение средней, тяжелой стадии может привести к появлению:
- старческой деменции (слабоумия);
- гипертонических кризов;
- угрозы прерывания беременности из-за повышенного давления;
- неврозов с тиками, навязчивыми движениями;
- частых головокружений;
- нарушения памяти;
- галлюцинаций;
- бессонницы;
- судорог.
Не пролеченная вовремя травма, случившаяся в детском возрасте, способна вызвать неприятные осложнения в дальнейшей жизни. Среди частых последствий отмечают:
- метеозависимость;
- развитие фобий;
- пониженную концентрацию внимания;
- посткоммоционный синдром (контузию, затяжные симптомы);
- повышенную эмоциональную возбудимость;
- вегетососудистую дистонию;
- астенический синдром (снижение работоспособности, слабость);
- склонность к депрессиям;
- чувствительность к развитию инфекций;
- нарушения речи;
- головные боли;
- тревожность;
- мигрень;
- эпилепсию.
Характерные признаки сотрясения мозга
Причиной сотрясения мозга в раннем возрасте становятся действительно сильные удары о твердую поверхность, падения с высоты более метра. Признаки сотрясения головного мозга у ребенка совпадают с взрослой симптоматикой, но имеют несколько отличительных особенностей. Разберем внешние проявления травм головы у малышей разного возраста отдельно.
Симптомы у грудничка
Сложность диагностики степени ушиба головкой у новорожденных состоит в том, что грудной ребенок не может рассказать, что он чувствует. Мамам приходится основываться на собственных ощущениях, впечатлениях и наблюдениях за поведением малышей.
Бейте тревогу, если после падения у грудного ребенка проявляются следующие первые признаки клинического течения ЧМТ:
- Потерял сознание на несколько минут.
- Отказывается от бутылочки, маминой груди.
- Срыгивает после кормлений больше, чем обычно, фонтаном.
- Дергает глазками, конечностями.
- Беспрестанно плачет.
- Плохо спит, не может улечься в кровати или спит очень долго.
- Капризничает.
- Делает нервные движения головой.
- Противится укачиванию на руках.
- Сбивчиво дышит.
- Кожа бледнеет и резко краснеет.
- Набух родничок.
- Из носа, ушек идет кровь.
- Зрачки разного размера, реагируют на тесты светом замедленно.
- Наблюдается сонливость.
- Рефлексы снижены.
- На первый–второй день после удара повысилась температура.
Симптомы у детей 1–2 лет
Признаки сотрясения мозга у ребенка 2 лет и дошкольников схожи, но объяснить их детсадовцы могут с трудом. Требуется внимательное наблюдение за двухлетним ребенком в первые–третьи сутки после удара. Если заметили три–четыре симптома в комплексе, обращайтесь к врачу:
- головокружение;
- тошнота;
- понос;
- рвота;
- скачки давления;
- астигматизм;
- дезадаптация;
- тремор конечностей;
- дискомфорт в области пупка;
- боль в шее, спине;
- бессонница, чуткий сон;
- плаксивость;
- раздражительность.
Признаки у дошкольников
Спрашивайте ребенка 4–7 лет о самочувствии сразу после удара, каждые 2–3 часа в первые сутки, на следующий день утром. Симптомы, указывающие на сотрясение мозга у дошкольника, следующие:
- потеря сознания, памяти (кратковременно);
- кровотечение из ушек, носа;
- рвота;
- судороги;
- ощущение неприятного привкуса во рту;
- головная боль;
- бледность кожных покровов лица, рук, ног;
- замедленность речи;
- заторможенные реакции на вопросы, просьбы;
- слабость;
- урежение, учащение ЧСС;
- расстройства сна.
ЗЧМТ диагностируются более точно в стационаре. Для этого потребуются снимки, УЗИ, МРТ. Но знания о том, как проверить, нет ли сотрясения мозга у ребенка, в домашних условиях, помогают не пропустить важный момент обращения в больницу.
При обнаружении двух–трех симптомов последствий удара у ребенка любого возраста, малейшем подозрении на ушиб мозга подстрахуйтесь, покажите кроху травматологу.
В этом видео даны просты советы, как проверить, нет ли сотрясения мозга, если ребенок ударился головой:
Первые признаки и симптомы
Симптомы сотрясения головного мозга у детей имеют градацию по степени тяжести травмы. Травмирование мозговых тканей у детей наиболее часто возникает вследствие падения или ДТП.
Степень травмы:
- Легкая;
- Средняя;
- Тяжелая.
Признаки сотрясения головного мозга у детей зависят от тяжести травмы, а так же имеют возрастные особенности. Легкая степень наиболее опасна, поскольку симптоматика почти отсутствует, и родители не обращаются за медицинской помощью.
Общая симптоматика в зависимости от степени тяжести:
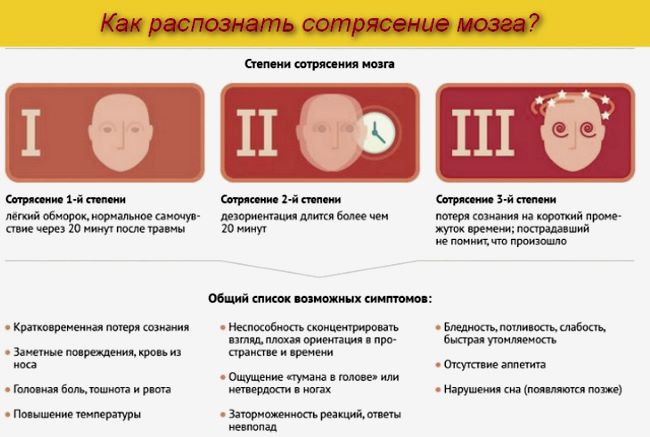
- Степень – потеря сознания происходит на доли секунд, что не всегда возможно понять. Ясность сознания после удара не нарушена, нарушение мозговой функциональности не проявляется с течением времени. Головная боль выражена незначительно и проходит в течение 30 – 60 минут, возможна тошнота.
- Степень – потеря сознания длится до 5 минут, ребенок после прихода в чувство дезориентирован в пространстве. Сознание спутанно, момент травмы выпадает из памяти. Присутствует головокружение и тошнота (возможна рвота). Симптоматика не проходит с течением времени.
- Степень – длительная потеря сознания, функциональность мозга после удара нарушена (речь, слух, зрение). Появляется неукротимая рвота, не приносящая чувство облегчения. Симптоматика постоянно нарастает.
Признаки – сотрясение мозга у ребенка можно заподозрить через несколько часов после травмы. Дети до трех лет не могут точно описать, что их беспокоит, поэтому родителям необходимо наблюдать за изменениями в поведении после того, как ребенок ударился головой. Потеря сознания не всегда выражается в виде обморока, возможно, будет присутствовать заторможенность на определенное время.
Как определить, что у ребенка легкая форма травмы (сотрясения) – становится апатичен, присутствует сонливость и слабость. Яркий свет или громкие звуки вызывают раздражение, аппетит отсутствует. Ночной сон беспокойный или присутствует бессонница.
Проявления мозговой симптоматики при сотрясении, могут отличаться в зависимости от возраста и не иметь никаких признаков в первые сутки (при легкой форме). Жалобы на плохое самочувствие (у детей от трех лет) или явные изменения в поведении могут начаться спустя несколько дней.
Чем младше ребенок, тем сложнее определить симптомы сотрясения мозговых тканей. У новорожденных симптоматика достаточно специфична и не всегда родители сопоставляют причину беспокойства младенца с черепно-мозговой травмой.
Падение новорожденных детей не редкость и при легкой форме сотрясения, возникает повышенная возбудимость – беспричинный плач, сон чередуется с приступами плача, частые срыгивания. Реакция может быть и противоположной – вялость, в течение дня больше присутствуют периоды сна (длительные, на кормление младенец не просыпается), чем бодрствования.
Тяжелые травмы у новорожденных выражаются яркой симптоматикой:
- Отказ от питания (либо сразу после кормления возникает обильная рвота);
- Нарушение сна;
- Косоглазие (после удара в области затылка);
- Ритмичные колебания глазных яблок, возникающие непроизвольно (нистагм);
- Рефлексы снижены и несимметричны;
- Кожные покровы бледные;
- Гипертермия (субфебрильная).
Сотрясение головного мозга у детей в период новорожденности (легкая степень), может произойти и от интенсивного укачивания (синдром «встряхнутого ребенка»). Мышцы шеи достаточно слабые и не удерживают голову, вследствие чего возникает повреждение мозговых оболочек (кровоизлияние).
Признаки сотрясения у младенцев до 1 года схожи с новорожденными. Родители отмечают резкие перепады настроения и нарушение режима сна и бодрствования. Память не нарушена, и младенец узнает близких людей. Сильное повреждение мозговых тканей отражается симптомом в виде изменения диаметра зрачков – на одном глазу зрачок сужен или наоборот расширен.
Повреждение мозговых тканей отражается на работе вегетативной нервной системы (иннервирует внутренние органа и кровеносные сосуды), бледность кожных покровов нарастает в течение нескольких часов. Цвет всего тела приобретает мраморность (бледность, проступают капилляры), присоединяется сильное потоотделение, возникающее в состоянии покоя.
У детей от года до 2 лет к общей симптоматике присоединяется нарушение скоординированности движений (часто спотыкается, падает). Присоединяется апатия (игрушки ранее вызывающие эмоции, становятся, не интересны), все действия заторможены.
Дети от 3 до 5 лет уже обладают достаточными речевыми навыками и способны описать все симптомы. При сотрясении возможен, присутствовать симптомокомплекс или лишь один из признаков, это зависит от индивидуальных особенностей организма и пластичности детского мозга.
Дети от 10 лет и старше подробно описывают изменения в своем организме, из чего складывается полная клиническая картина сотрясения головного мозга. Ребенок жалуется на шум в ушах и постоянное головокружение, движения глазными яблоками становятся болезненными.

Подростки чаще, чем маленькие дети получают тяжелые травмы головы и теряют сознание. Нарушение функциональности органа ЦНС при сотрясении головного мозга, может выражаться в неадекватном поведении.
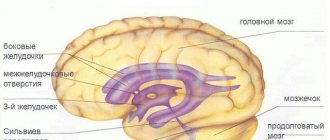
Строение головного мозга у грудничка до года имеет физиологические особенности, которые позволяют в наибольшей степени защитить структуры органа от повреждений. Кости свода черепа имеют высокую пластичность, что позволяет выполнять функцию амортизации и временно изменять форму при ударе (прохождении через родовые пути) – это возможно при помощи мягких оболочек в местах, где расположены швы.
Диагностика сотрясения головного мозга у детей начинается с оценки неврологического статуса и консультации с офтальмологом, для измерения внутричерепного давления (через глазное дно). Физикальный осмотр невропатолога выявляет несимметричность коленного рефлекса, что позволяет заподозрить сотрясение мозга. Пациент не может сфокусировать взгляд, носогубная складка сглажена.
Поставить диагноз при помощи дополнительной диагностики невозможно (КТ, МРТ), главной целью, является исключение тяжелых повреждений мозговых тканей и переломов костей черепа. Детям до 1 года обязательно назначают нейросонографию, открытый родничок позволяет визуализировать мозговые структуры и патологические изменения (при тяжелой степени).
Оценку функциональности мозга у всех детей оценивают при помощи ЭЭГ, которая регистрирует импульсы каждой клетки мозга.
Степени сотрясения
Травматологи выделяют три степени тяжести ЧМТ:
- Легкая. После удара ощущается шум в ушах, головокружение не более 15 минут. Вечером может немного болеть голова, ребенок заснет быстрее, чем обычно. Серьезного ущерба здоровью травма не приносит.
- Средняя. Явные последствия удара наблюдаются в течение от 20 минут до нескольких часов. Выражаются в том, что ребеночек дезадаптируется во времени, пространстве, ощущает тошноту, слабость. Может болеть и кружиться голова. Легкая и средняя степень тяжести не сопровождаются потерей сознания.
- Тяжелая. Возникает из-за мощного удара, перелома костей черепа. Младенец или дошкольник теряет сознание. Обморок продолжается 2–20 минут. После включения мозга в работу дети ощущают сильную слабость, могут не помнить, что произошло, не сразу отвечают на вопросы, зрачки расширяются, из раны сочится кровь. В этом случае детям нужна неотложная помощь.
Важно! Определить стадию тяжести удара по первым симптомам невозможно. Сразу ребенок может чувствовать себя удовлетворительно, а спустя пару часов состояние ухудшается. Заключение делается на основании длительных наблюдений, обследований.
ЧМТ делятся на 3 степени тяжести
Легкая
Это легкие травмы, которые не несут особой опасности. Чаще всего самочувствие улучшается через 20-30 минут.
- У новорожденных и грудничков: потеря сознания не наблюдается, симптомы видны в первые 15-20 минут. Характерным для ЧМТ является повышение температуры тела, появление рвоты и срыгивания. По истечению этого времени малыши приходят в норму и успокаиваются.
- У детей от года до двух лет: может возникнуть кратковременная потеря сознания;
- головная боль;
- тошнота;
- могут проявиться заметные повреждения (синяки, ушибы, кровь из носа и т.д).
Средняя

У новорожденных и грудничков: может замедлиться или ускориться пульс, необходимо проверять каждые 15 минут. Неугомонный плач, рвота, дезориентация и нарушение координации длятся более 25 минут.- У детей от года до двух лет потеря сознания, дезориентация в пространстве, не способность дать внятный ответ, «гул» в голове, ощущение слабости, тошноты, взгляд не может сконцентрироваться на конкретном объекте, рассеянность, заторможенная реакция.
Тяжелая
- У новорожденных и грудничков: сильный плач;
- потеря аппетита;
- нарушение координации (с одной стороны);
- бледность;
- иногда синюшность кожных покровов;
- возможно сбитое дыхание;
- смещение, искривление, вдавливание родничка;
- рвота;
- нарушение сна.
- туманность в глазах;
временная слепота;
Координация и регуляция в пространстве нарушена, может появиться чувство сдавливания головы, невнятная бессмысленная речь.
Первая помощь
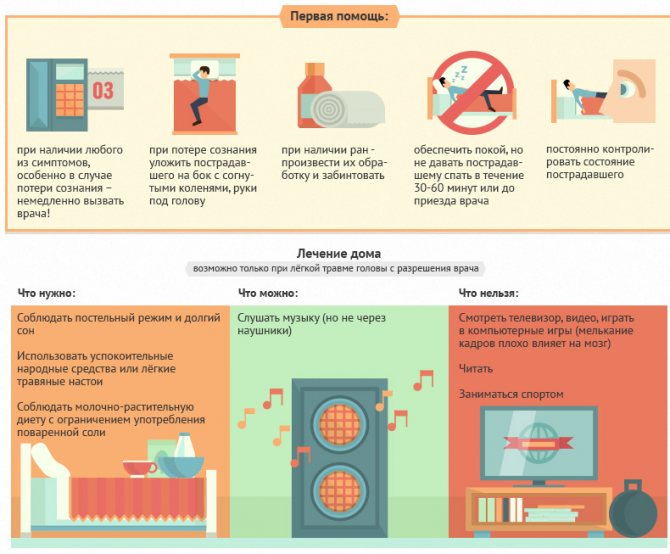
До приезда скорой взрослым необходимо оказать упавшему ребенку первую помощь. Алгоритм действий зависит от степени тяжести травмы.
При легком ушибе без потери сознания нужно:
- Положить ребенка на бок.
- Осмотреть голову.
- Если состояние позволяет, везти в больницу самостоятельно.
Поездка на машине должна быть медленной и плавной, резкие движения, скачки малышу с сотрясением мозга противопоказаны.
Оказание первой помощи при средней и тяжелой степени повреждений заключается в следующем:
- Уложите пострадавшего на бок, руку согните в локте, ладонь должна лежать под щекой.
- Ноги подогните в коленях.
- Зафиксируйте положение, не допускайте вставания и лишних движений.
- Укройте одеялом.
- Вызовите неотложку.
- Если началась рвота, помогите малышу не захлебнуться выходящей пищей.
- Обработайте ссадины «Хлоргексидином».
- К синякам и шишкам приложите лед.
- Кровь остановите ватным тампоном.
- После того как ребенок придет в себя, расспросите о самочувствии.
- Не позволяйте уснуть.
Если перелом черепа серьезный, у ребенка может быть шоковое состояние. В этом случае важно оказать первую реанимационную помощь:
- Проверить дыхание, пульс.
- При необходимости сделать искусственное дыхание, массаж сердца.
- Осмотреть конечности, торс на предмет других травм.
Важно! Давать какие-либо лекарства ребенку после падения, делать обезболивающие уколы нельзя. Дождитесь приезда врачей.
Доврачебная помощь, что делать родителям?
Травм в детском возрасте не удается избежать ввиду повышенной активности и невнимательности. Координацию и нейромышечную амортизацию дети совершенствуют довольно длительное время. У детей младшего возраста не выработан защитный рефлекс при падении (выпад рук вперед), вследствие чего вся сила удара приходится на область головы.
Лечение сотрясения головного мозга у детей не зависимо от возраста проводится в условиях стационара. Данная мера позволяет врачу ежедневно оценивать общее состояние и провести профилактику осложнений. Лечение в домашних условиях проводят после выписки из стационара. Контрольные осмотры проводятся у невропатолога амбулаторно.
Если у родителей возникли подозрения о сотрясении мозга у ребенка, то в первую очередь необходимо вызвать бригаду скорой помощи и правильно оказать первую помощь.
Алгоритм действий:
- Уложить на горизонтальную поверхность, повернув на бок (правый), ноги поджаты к животу – профилактика аспирации рвотными массами. Младенцев берут на руки, лицом к себе;
- Исключить прием любой жидкости и пищи;
- К месту удара приложить холод (смоченное полотенце в холодной воде или лед, предварительно обернув тканью);
- Обеспечить доступ кислорода (открыть окно);
- Если пострадавший находится в сознании – не давать спать;
- Если ребенок без сознания – не перемещать в другое место, поднести к носовым ходам вату, смоченную нашатырным спиртом. Ножной конец приподнять, для усиления кровотока к мозговым структурам;
- Исключить яркий свет и громкие звуки, обеспечив полный покой (в том числе телевизор и гаджеты);
- Запрещено давать ребенку какие – либо лекарственные препараты;
- При открытых ранах на голове или наличии ссадин, поверхность необходимо обработать любым антисептиком.
Важным пунктом является – не дать уснуть ребенку. Оценка сознания после травмы позволяет определить степень повреждения мозговых тканей. Если отсутствуют признаки дыхания и сердцебиения, то необходимо провести компрессию грудной клетки (непрямой массаж). Ритмичные нажатия имитируют сердечные сокращения, позволяя восстановить кровообращение.
В детском возрасте массаж сердца проводят одной рукой, у младенцев — кончиками двух пальцев. Толчки должны быть быстрыми, для детей нажатия не проводят, прилагая полную силу. Совместно с массажем проводят искусственную вентиляцию легких. Сердечно – легочная реанимация продолжается до момента появления пульса и самостоятельного дыхания.
Сотрясение мозга у ребенка симптомы и лечение – Комаровский, достаточно известный педиатр, считает, что возможность получить сотрясение мозга преувеличена со стороны родителей. После травмы необходимо в первую очередь оценить состояние ребенка и понаблюдать за ним в течение нескольких часов.
Сам удар часто вызывает просто сильный испуг, как у ребенка, так и у родителей. Если до конца дня поведение не изменилось, то не стоит паниковать. Возможно, провести самодиагностику, периодически задавая вопросы (как зовут, различает ли близких) и предлагать игры с концентрацией внимания.
Заторможенность или рассеянность будут одним из признаков травмы. Если появляется хотя бы один патологический симптом, то конечно необходимо сразу показать ребенка врачу и пройти терапевтический курс.
Чего нельзя делать при сотрясении
Детский травматизм особенно опасен последствиями. Чтобы не усугублять ситуацию, следуйте рекомендациям врачей, пока ждете скорую помощь:
- Не кладите пострадавшего ребенка на спину.
- Не опускайте голову ниже туловища. Брать ребенка на руки нужно так, чтобы череп был на одной линии с шеей.
- Не хлопайте по лицу.
- Не трясите за плечи.
- Не обрабатывайте раны спиртом.
- Не оставляйте упавшего без присмотра.
- Не паникуйте.
- Не кричите.
- Не делайте резких движений.
- Не позволяйте подниматься самостоятельно.
Запомните! Если вы стали свидетелем ДТП, хотите помочь людям, не сдвигайте с места пострадавших с видимыми травмами головы и шеи. От удара повреждаются позвонки. Любое движение туловищем без фиксации позвоночного столба ухудшает состояние. Вызовите спасателей и дождитесь помощи, не покидая места аварии.
Когда вызывать скорую помощь
Однозначно стоит вызвать неотложку, если:
- Малыш умудрился упасть с высоты, стукнуться о твердую преграду, в результате потерял сознание.
- На голове у ребенка кровь, вмятины, быстро образовались синяки и шишки яркого цвета.
- Через 1–2 часа после легкого, на ваш взгляд, удара, малыша рвет, он очень хочет спать, жалуется на головную боль, тошноту.
- Дети сильно стукнулись на прогулке в ДОУ. Этот пункт важно не забыть воспитателям детских садов.
В остальных случаях объективно оценивайте самочувствие малышей, обращайтесь для подстраховки за консультацией или обследованием в поликлинику.
К какому врачу обращаться
Ребенка с легкой степенью травмы головы наблюдает педиатр. Он же может диагностировать осложнения, уточнить с помощью аппаратных исследований последствия удара. Детский врач обязан направить родителей и малыша к узким специалистам:
- Травматолог. Если степень серьезности травмы родителями оценена неверно. Например, у ребенка не I, а II стадия сотрясения, затронуты шейные отделы позвоночника. Необходим осмотр врачом узкой специализации, направления на рентген, УЗИ, МРТ.
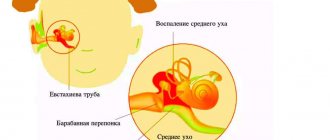
- Лор. Принимает участие в лечении пострадавшего, если удар пришелся в область уха, виска, из ушной раковины выделяется сукровица, ребенок стал плохо слышать.
- Окулист. На остроту зрения влияют удары затылком, сотрясения II–III степени.
- Невролог. Если пострадали нервные окончания. У малыша после удара появляется онемение конечностей, тремор, повышенная возбудимость, гипотония.
На заметку строгим родителям! Легкое сотрясение маленький ребенок может получить из-за подзатыльника, тряски за плечи. Посмотреть, как выглядит мозг в момент взбучки, можно в видео.
Диагностика
Дополнительное обследование даже легкой стадии сотрясения мозга у малышей до года точно будет не лишним. Об этом стоит позаботиться родителям. Попросите у педиатра нужные направления для исключения ошибочного диагноза.
При II–III степени тяжести закрытой и открытой травмы обследования проводятся в стационаре в обязательном порядке. Это:
- Рентген. Назначается всегда вне зависимости от состояния малыша.
Помогает распознавать симптомы сильных ударов: трещины, разломы костей. - Нейросонография. Делается детишкам с рождения до второго года. Обследование проводят через родничок. УЗИ позволяет выявить скрытый отек, гематому, нарушения структур мозговой ткани.
- КТ черепа, головного мозга. С помощью компьютерной томографии выявлять клиническую картину гораздо легче. Результат обрабатывается программой, не требует подготовки пациента. На снимке видны отеки, гематомы, сдвиги вещества внутри черепной коробки.
- МРТ. Помогает определять характер ЧМТ, оценить состояние структур мозга. Последствия для костей черепа, наличие небольших трещин не увидит. Для годовалых детей используется редко, поскольку требует введения наркоза.
- Пункция. Забор жидкости из спинного и головного мозга — болезненная процедура. Назначается для выявления мозговых воспалений, менингита, кровоизлияний. Для обследования требуются особые показания.
- Эхоэнцефалография, электроэнцефалография. Устаревшие методы диагностики тяжести сотрясений. Дают косвенную информацию о характере повреждений. Используются редко, если нет технической возможности сделать МРТ, КТ.
Особенности сотрясения у детей до 2 лет

По статистике 9 -м из 10 детей при ЧМТ диагностируют сотрясение мозга. Причиной этому является то, что у детей до двух лет голова больше и тяжелее, а координация тела не позволяет своевременно отреагировать на падение, поэтому в младенчестве голова у ребенка страдает первая.
Чем сильнее приходится удар, тем больше вероятность сотрясения, не смотря на то, что кости черепа у младенца крепкие, а ликвор препятствует столкновению клеткам мозга с тканями черепа.
Справка. Ликвор – это жидкость, которая циркулирует в анатомических пространствах спинного и головного мозга.
У детей, до одного года родничок еще не закрылся и при резком ударе, он легко может сместиться, что в будущем повлечет серьезные проблемы со здоровьем. Возможно вас также заинтересуют причины появления шариков на коже головы у детей.
Методы лечения
Полный курс восстановления пострадавший ребенок пройдет за три–четыре недели. Терапия делится на два этапа:
- в больнице сразу после травмирования;
- в домашних условиях.
Срочное лечение в больнице
Терапия второй и третьей стадии ЧМТ проводится в стационаре. При средней тяжести срок госпитализации варьируется от пяти дней до недели. Нахождение под присмотром врача необходимо по следующим причинам:
- Сотрясения опасны последствиями, которые проявляются после удара. Это может быть отек, кровоизлияние, ухудшение состояния, даже кома.
- Ребенку необходим покой, отсутствие активности. Вынести постельный режим в домашних условиях непоседа в 1–2 года не сможет.
- Родителям важно получить полную информацию о дозировке препаратов, диете, режиме. Лечащий врач расскажет и покажет, что делать с малышом для дальнейшего восстановления.
Для выздоровления и поддержания удовлетворительного самочувствия маленьким пациентам назначают прием медикаментов:
- Мочегонные препараты. Необходимы для выведения лишней жидкости из организма, подстраховки от отеков. Детям в два года выписывают «Фуросемид», «Диакарб».
- Седативные средства для успокоения нервной системы, улучшения сна. Это настойка валерианы, «Феназепам».
- Для стимуляции кровообращения ребенок получает ноотропы в таблетках: «Пантогам», «Пирацетам», «Глицин».
- Обезболивающие принимают до исчезновения синдрома мигрени. Это сильные препараты «Баралгин» или «Седалгин».
- При постоянной тошноте назначается «Церукал».
- Для восстановления уровня калия в крови, нормализации работы сердца и сосудов назначают препараты калия: «Панангин», «Аспаркам».
- Для восстановления давления, работы сосудов капельницы с магнезией.
- После сильного ушиба 1–2 дня может держаться температура. Понадобятся жаропонижающие.
- Витамины. Организму необходимы глутаминовая, гопантеновая, аскорбиновая кислоты.
После окончания острого периода полезно пройти физиопроцедуры:
- Гипотермия. Прикладывание холодных компрессов к месту ушиба, отека.
- Ингаляции с увлаженным кислородом.
- Успокоительная ароматерапия, ванны.
Терапия в домашних условиях
После выписки из стационара родителям необходимо соблюдать следующие рекомендации доктора для долечивания больного малыша. Уход должен начинаться сразу по приезду домой:
- Обеспечить эмоциональный и физический покой на 2–3 недели.
- Не разрешать смотреть телевизор, играть в компьютер.
- Соблюдать диету. Еда должна быть легкой, небольшими порциями четыре–пять раз в день.
- Принимать лекарства в назначенной дозировке.
- Обратиться за помощью, если симптомы возвратились.
- Важно не ударяться головой вновь.