22 апреля 2019
Аверьянова Света
Корь (лат. Morbilli) — острая вирусная инфекция с характерным цикличным течением, проявляющаяся интоксикацией, катаральным воспалением и высыпаниями на теле (код по МКБ-10 — В05). Обладает максимальной степенью заразности. До изобретения антибиотиков и внедрения профилактической вакцинации населения считалась опасным заболеванием. И в наши дни смертность остается высокой. По статистике ВОЗ, в 2020 году вирус кори унес жизни 110 тысяч человек, преимущественно детей.
Причины заболевания
Этиология кори хорошо изучена. Вызывает болезнь РНК-вирус, относящийся к группе крупных миксовирусов. Впервые он получил свое описание в 1954 году. Через четыре года русские исследователи под руководством Анатолия Александровича Смородинцева выделили вирус из отделяемого носоглотки и крови больных людей.
Это положило начало научной работе по созданию вакцины в нашей стране. Благодаря вакцинации уровень заболеваемости резко снизился. Прививки и антибиотикотерапия сделали корь излечимой.
Коревой вирус имеет вид неправильной сферы диаметром от 120 до 250 нм. У него сложная антигенная структура. Устойчивость вириона во внешней среде низкая. Возбудитель чувствителен к ультрафиолетовому и видимому свету. В капельках слюны, на которые светит солнце, он погибает через полчаса. При высыхании — умирает мгновенно.
Вирус можно выделить из крови или смывов из носоглотки больных людей в катаральном периоде и в первые часы фазы высыпаний. Ослабленные штаммы применяют для создания противокоревой вакцины.
После первой прививки у 85% детей вырабатывается иммунитет. Для обеспечения стопроцентной иммунизации проводят ревакцинацию.
Заболеть корью дважды нельзя. Если человек переболел, к возбудителю вырабатываются антитела. Они сохраняются на всю жизнь.
Пути заражения
Корь является антропонозной патологией (источник инфекции — исключительно больной человек). Восприимчивость практически 100%. Единственными, кто имеет защиту от коревого вируса, являются новорожденные малыши, получившие антитела от матери. При условии, что мать успела перенести корь до беременности или была привита. До трехмесячного возраста грудничок не будет заболевать, имея врожденный иммунитет.
К 6–10 месяцам дети могут заражаться и болеть корью. Те малыши, которым не передавались антитела (мама не болела или не была вакцинирована), восприимчивы к инфекции с самого рождения. Возможно заражение плода в антенатальный период (беременность).
Основной путь передачи заболевания — воздушно-капельный. Заразность больного начинается с последних дней инкубационного периода, сохраняясь в катаральном периоде и при появлении сыпи. С пятых суток от начала высыпаний ребенок считается незаразным.
Распространение вируса происходит, когда заболевший чихает, разговаривает или кашляет. Способ передачи через вещи или третьих лиц практически исключен, так как вирионы быстро гибнут вне человеческого организма. Однако были зафиксированы случаи, когда возбудитель кори мог переноситься на значительные расстояния в пределах одного здания через систему вентиляции.
Поэтому если переносчик инфекции находится в садике, он может заразить детей не только из своей группы.
Патогенез кори составляют этапы:
- фиксация вируса в месте входных ворот (слизистые верхних отделов респираторной системы);
- распространение вирионов в подслизистый слой и далее в лимфатическую систему;
- размножение в лимфоузлах;
- поступление в кровоток;
- поражение различных органов (селезенка, печень, миндалины, ЖКТ, костный мозг и т.
д.); - нарастание интоксикации вирусами, поражение кожи в виде характерных высыпаний, ослабление защитных сил организма;
- возникновение осложнений.
Основной патогенетический механизм — это поражение всей лимфоидной ткани. На фоне сниженного иммунитета часто возникают бактериальные инфекции.
Исторический факт! До того, как медицина получила антибиотики, корь была известна как «детская чума». Она унесла миллионы жизней.
В своем видео доктор Комаровский подробно рассказывает об этом заболевании:
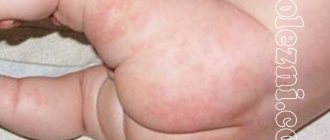
Симптомы кори у грудничков определяем дома
Первые проявления кори у грудничка возникают после истечения инкубационного периода. Их без труда можно определить дома, используя наши фото. В первую очередь у малыша возникает повышение температуры тела до пиковых отметок, а также появляется характерная сыпь, которая изначально локализуется на голове, а спустя несколько дней распространяется ниже по телу.
Мамам на заметку! Вирус кори у грудничков, попадая в организм, распространяется по нему кровотоком, поэтому данное заболевание может длительно себя не проявлять. Следовательно, начать быстрое купирование симптомов невозможно.
В зависимости от периода корь у грудных детей принято делить на несколько этапов:
- инкубационный, который протекает без каких-либо симптомов. Ребенок чувствует себя хорошо, повышение температуры не наблюдается;
- катаральный характерен появлением первой сыпи на коже ребенка. В это время у малыша начинается повышение температуры тела, затрудненное дыхание, осиплость голоса, лающий кашель. Все это напоминает простуду или грипп;
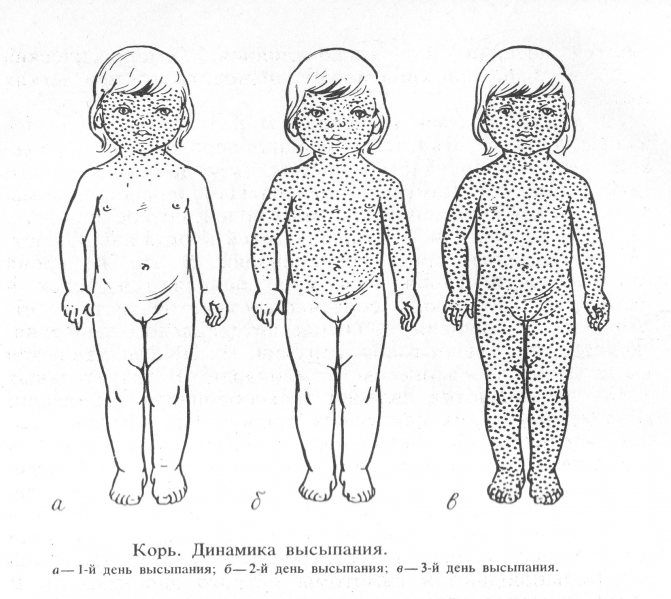
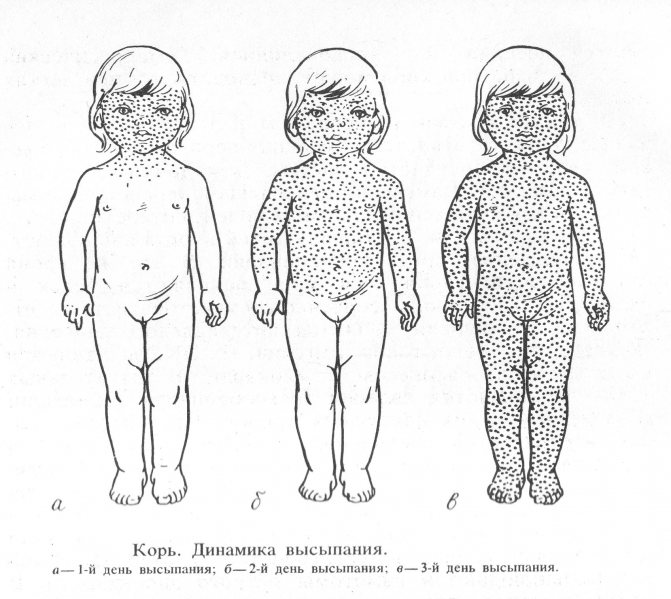
В зависимость от степени высыпаний, корь у грудничков делится на три вида
- период высыпаний характерен возникновением сыпи в виде манной крупы на миндалинах, небе и внутренней части щек грудничка. Происходит общее воспаление горла и покраснение ротовой полости. Далее появляется сыпь на голове и спустя несколько дней начинает распространяться по всему телу, в последнюю очередь затрагивая ноги.
Обязательно смотрите видео от Комаровского, что он думает по поводу кори у грудничков.
Более подробно изучить признаки проявления кори у грудничка можете по фото ниже. Характер таких высыпаний достаточно сложно спутать с другими инфекциями.
Важно! Если у грудничка появилась корь, старайтесь не искать источник заболевания (только потеряете время). Им может быть кто угодно, необязательно близкий или родственник. Малыш мог подхватить вирус в магазине или другом общественном месте, так как болезнь передается воздушно-капельным путем.
Стадии протекания заболевания
Выделяют 4 стадии протекания кори:
- инкубационный период;
- катаральный этап;
- высыпания;
- пигментация.
Начало заболевания острое. Катаральный период ряд авторов считают продромальным. Его продолжительность в среднем составляет 3–4 дня, с возможными отклонениями от одних суток до недели.
Ранняя стадия болезни проявляется двумя синдромами — интоксикационным и катаральным.
Затем следует этап высыпаний. Его срок не превышает 3–4 дней. Степень клинических проявлений будет зависеть от тяжести заболевания. При гладком течении болезни стадия пигментации будет являться выздоровлением.
Состояние иммунодепрессии (коревая анергия) может сохраняться от 3–4 недель и дольше. Как долго длится снижение иммунитета — зависит от индивидуальных особенностей ребенка. В это время очень велик риск развития бактериальной или грибковой инфекции.
Классификация кори следующая:
- по тяжести течения: легкая форма, средняя и тяжелая;
- по типичности: типичный вариант и атипичные;
- по течению: гладкое и негладкое.
Наиболее часто болезнь протекает типично в легкой или средней форме. Если нет осложнений, длиться она будет не более десяти дней. К концу заболевания начнет образовываться стойкий постинфекционный иммунитет.
Процент атипичных форм невысок (не более 5–7%). К ним относятся: абортивная, стертая, бессимптомная, митигированная, гипертоксическая и геморрагическая. Два последних варианта наблюдаются у подростков со слабой иммунной системой и взрослых. Они имеют тяжелое течение и могут привести к летальному исходу.
Симптомы заболевания

Типичная корь у детей имеет характерную симптоматику. Она начинается остро.
Этап 1
Появляются признаки интоксикации и катарального воспаления. К начальным симптомам относятся сухой надоедливый кашель, заложенность носа, иногда с умеренными слизистыми выделениями.
Температура повышается в рамках субфебрильных показателей. В первый день болезни местные проявления будут скудные: незначительное покраснение и разрыхленность слизистой ротоглотки.
Этап 2
На вторые–третьи сутки катарального периода признаки кори становятся более выраженными. Кашель усиливается, может быть резким, грубым. Начинает проявляться конъюнктивит. Наблюдается отек век, гиперемия, светобоязнь. На мягком небе видны довольно крупные пятна темно-красного окраса. Слизистая щек отечная, гиперемированная, рыхлая.
Этап 3
За 1–2 дня до начала высыпания можно увидеть пятна Бельского – Филатова – Коплика. Этот симптом специфичен для кори. Если ребенок откроет рот, то в области малых коренных зубов, на щеках, деснах и внутренней поверхности губ будут выявляться характерные маленькие белесые точки, окаймленные венчиком красного цвета.
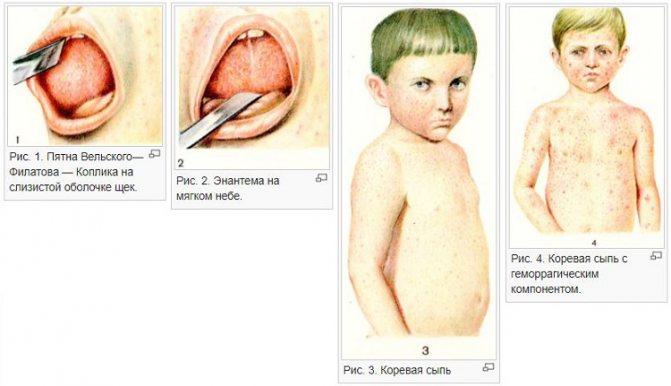
Эти пятнышки не сливаются. Они похожи на прыщики и представляют собой участки погибшего эпителия. Часто их появление сопровождает сероватый налет на деснах и языке. Может развиваться дисфункция ЖКТ — из-за внедрения вируса в слизистую оболочку кишечника.
Этап 4
Симптомы интоксикации в катаральную фазу будут выражаться умеренно или слабо. Температура тела поднимается не выше 38°C, реже — 39°C. Больной ребенок испытывает недомогание, слабость, снижение аппетита, головные боли. При развитии ранних осложнений самочувствие малыша будет значительно хуже. К концу катарального периода ребенок имеет характерный внешний вид: одутловатое лицо, опухшие веки, на глазах слезы, из носа текут сопли.
Этап 5
На четвертый–пятый день болезни начинается сыпь. Изменения в ротовой полости сохраняются. Больного беспокоит насморк. Кашель становится более частым, иногда мучительным. Горло становится воспаленным. Может появиться осиплость голоса из-за поражения гортани. У детей младшей возрастной группы, особенно у грудничков, возможны диспепсические расстройства.
Нарастает интоксикация. Термометр показывает высокие значения (от 38,5 до 40°C). Может быть выраженная головная боль, бред, рвота, учащение пульса, снижение артериального давления и другие симптомы. Наблюдается лимфаденопатия.
Экзантема будет высыпать 3–4 дня, строго поэтапно. Таким же последовательным будет преобразование в пигментацию. Первые элементы сыпи возникают за ушными раковинами и на носу. Затем они распространяются на подбородок, шею, верхнюю часть плечевого пояса. На вторые сутки экзантема покрывает кожу туловища, на третьи — верхние и нижние конечности. Высыпания вначале пятнистые, потом они растут, сливаются и становятся пятнисто-папулезными.
Этап 6
Через 2–3 дня от появления первых элементов сыпи начинается период пигментации. Пигментированные участки возникают в той же последовательности: голова, тело, конечности. Можно наблюдать следующую картину: на лице и верхней части туловища видна пигментация, на руках и ногах — яркая сыпь. Эта отличительная особенность высыпаний помогает при проведении дифференциального диагноза.
Этап 7
При гладком течении болезни пигментированные элементы постепенно будут проходить.
К седьмому–девятому дню исчезнет клиника катаральных явлений. При тяжелых формах и присоединении вторичной инфекции длительность болезни увеличится. Это будет негладкое течение кори. Характер симптомов будет зависеть от локализации и этиологии осложнений.
Важно! При появлении у ребенка любых симптомов болезни нужно обратиться к педиатру. Доктор выставит диагноз и объяснит родителям, что делать и как лечить малыша.
Симптомы и стадии заболевания
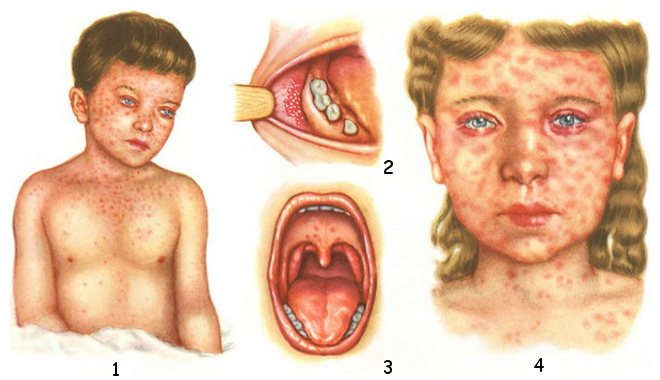
Симптомы кори: 1 и 4 — сыпь; 2 — симптом Бельского-Филатова-Коплика; 3 — энантема в продромальном периоде
Корь – коварное заболевание, развивающееся поэтапно. В первые дни болезнь может себя совсем никак не проявлять, детки остаются веселыми и игривыми. Вирус, распространяющийся по организму ребенка, еще совершенно незаметен для чуткого глаза родителей. В этом и заключается коварность самого первого периода течения болезни, а всего их существует четыре.
1. Инкубационный период
Это тот временной промежуток, который начинается в момент заражения и продолжается до проявления первых признаков заболевания. Принято считать, что этот период у детей составляет 7-14 дней. На данном этапе вирус в организме размножается «по-тихому», симптомы кори отсутствуют, ребенка абсолютно ничего не беспокоит. При этом малыш становится заразным для окружающих только в последние 5 дней инкубационного периода.
2. Катаральный период
В этот период у ребенка появляются симптомы, сильно напоминающие простуду:
- общее недомогание, слабость, отсутствие аппетита;
- повышение температуры тела до 40°C;
- головные боли;
- сухой кашель;
- насморк и сиплый голос;
- повышенное слезотечение, отеки и покраснения век, конъюнктивит (капли и мази от конъюнктивита);
- боли в животе и жидкий стул;
- насморк с гнойно-слизистыми выделениями из носа;
- слезотечение, светобоязнь;
- у грудничков может наблюдаться снижение массы тела.
Документальный фильм
Катаральный период болезни длится не более четырех дней, в течение которых все симптомы кори постепенно переходят в более тяжелые формы. В тот момент, когда все проявления достигают самых высоких показателей, начинает появляться сыпь.
3. Период высыпаний
Как уже было отмечено, сыпь появляется в момент пикового состояния всех признаков заболевания. Пятна темного красного оттенка появляются в первую очередь на голове. Постепенно разрастаясь и сливаясь друг с другом, они образуют большие очаги высыпаний. Именно по этой причине лицо у ребенка отекает, а губы становятся сухими и зачастую трескаются.
На второй день данного периода сыпь начинает проявляться на руках и верхней части туловища. Третий день характеризуется появлением высыпаний на всем тельце ребенка. Продолжительность всего периода – 4 дня.
Период высыпаний характеризуется снижением температуры тела, ослаблением кашля и появлением аппетита. Ребенок становится подвижным и активным. Приблизительно через неделю после начала высыпаний катаральные признаки проходят полностью.
4. Стадия пигментации
Сыпь оставляет после себя пигментные пятна, появление которых происходит в той же последовательности: сначала на лице, затем по всему телу. Эти пятна постепенно начинают шелушиться и со временем проходят окончательно.
На стадии пигментации состояние ребенка постепенно приходит в норму, полностью восстанавливается сон и аппетит, а температура тела не превышает нормальных значений.
Нестандартные формы кори
Если ребенок заболел корью, вы не всегда сможете заметить развитие этой болезни. Корь может протекать не так, как обычно, а в другой форме. Такие формы течения заболевания принято называть атипичными.
Митигированная форма
Дети, которые пребывали в контакте с зараженным ребенком, получают для профилактики иммуноглобулин. У таких детишек общая картина заболевания становится размытой:
- инкубационный период продолжается 21 день;
- в катаральном периоде отмечается легкий кашель и насморк;
- все периоды течения болезни, кроме инкубационного, сокращаются;
- высыпания не обильные и появляются без соблюдения этапности;
- на щеках отсутствуют характерные пятна;
- пигментация менее темная.
Абортивная корь
При такой нетипичной форме все признаки заболевания появляются по стандартной схеме. Но приблизительно через 2-3 дня все симптомы болезни резко пропадают. Высыпания сосредотачиваются на лице и верхней части туловища.
Стертая форма
Такая форма кори сильно напоминает митигированную. Здесь катаральные признаки заболевания точно также незначительны. Однако, в отличие от митигированной формы, стертая характеризуется отсутствием сыпи. Этот фактор сильно препятствует постановке правильного диагноза.

Памятка – Осторожно Корь!
Атипичные формы
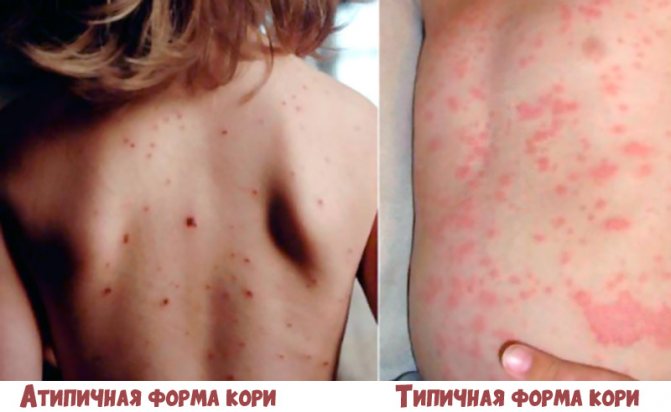
К атипичным формам, которые протекают легко, относятся:
- Абортивная (обрывающаяся) начинается типично. На первый или второй день высыпаний они прекращаются. Сыпь мелкая, единичная, не затрагивает конечности. Температура тела незначительно повышается в первый день высыпания или остается нормальной.
- Митигированная протекает еще легче, не имея характеристик кори.
- Стертая.
- Бессимптомная.
Такие варианты болезни развиваются у детей, которые получили гаммаглобулин или препараты крови во время инкубационного периода. В единичных случаях выявлять атипичную корь будут у тех, кто подвергся активной иммунизации или без объективных причин.
Гипертоксическая и геморрагическая формы бывают крайне редко. Первый вариант характеризуется выраженной интоксикацией. Температура поднимается до высоких цифр и может держаться несколько дней. Появляются симптомы острой сердечно-сосудистой недостаточности (одышка, тахикардия, синюшность носогубного треугольника и т. д.) и менингоэнцефалита (нарушение чувствительности, сильные головные боли и т. д.).
При геморрагическом варианте болезни на фоне общей интоксикации наблюдаются многочисленные кровоизлияния в эпидермис, слизистые и внутренние органы.
Кровь присутствует в кале и моче. Прогноз неблагоприятный, возможна смерть больного.
Симптомы кори у детей
Наличие и выраженность у детей симптомов кори зависит от периода болезни. При типичной кори выделяют четыре последовательных стадии:
- Инкубационный период.
- Катаральная (продромальный период).
- Экзантематозная (период высыпаний).
- Стадия разрешения (период появления пигментации).
Инкубационный период кори у детей длится в среднем 9–17 дней. В начале размножение вируса происходит в клетках мерцательного эпителия и альвеолоцитах верхних дыхательных путей, в подслизистой оболочке носоглотки. Вирус поражает лимфоидную систему и сосуды, затем проникает в общий кровоток и распространяется практически во все органы и ткани.
В конце продромального периода в организме больного происходит максимальная концентрация вируса кори.
Длительность катарального периода у детей составляет 3–5 дней. Появляются следующие симптомы:
- головная боль;
- вялость, снижение аппетита;
- острое повышение температуры до 39 °С;
- появление насморка с обильным серозным, а затем и слизисто-гнойным отделяемым из носа;
- чихание, сухой навязчивый кашель;
- рвота, изжога, отрыжка;
- гиперемия зева, зернистость задней стенки глотки;
- осиплость голоса;
- конъюнктивит (сопровождается интенсивным отеком век) с гнойным экссудатом;
- светобоязнь, блефароспазм;
- одутловатость лица, век;
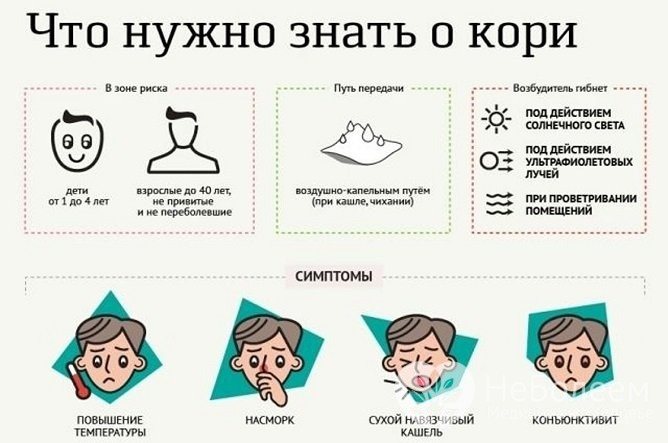
- появление характерной сыпи на коже и слизистой оболочке рта возле коренных зубов (пятен Вельского – Филатова – Коплика и коревой энантемы).
Источник: likar.info
Пятна Вельского – Филатова – Коплика представляют собой отдельно расположенные серовато-белые мелкие папулы, окруженные ободком гиперемии. Они возникают за 1–3 дня до начала периода высыпаний и исчезают с появлением типичной коревой сыпи.
Коревая энантема – розовато-красные пятна неправильной формы, возникающие за 1–2 дня до высыпания на слизистой оболочке мягкого и твердого неба. Иногда в катаральном периоде на коже появляется мелкоточечная или пятнистая необильная сыпь, уступающая место типичной коревой сыпи.
В конце продромального периода в организме больного происходит максимальная концентрация вируса кори.
Период высыпаний начинается на 4–5-й день заболевания, характеризуется нарастанием симптомов воспалительного процесса и интоксикации:
- появление мелкой пятнисто-папулезной сыпи на фоне неизмененной кожи;
- увеличение лимфатических узлов;
- сильные головные боли;
- новый высокий подъем температуры;
- тошнота, рвота;
- уменьшение количества отделяемой мочи;
- ухудшение работы сердечно-сосудистой системы;
- делириозное помрачение сознания, бред.
В нетяжелых случаях лечение кори у детей проводят в домашних условиях. Помещение должно проветриваться и увлажняться. Больному ребенку обеспечивают постельный режим, обильное питье, световой режим.
В первый день элементы сыпи появляются за ушами, на спинке носа, на волосистой части головы. Сыпь быстро распространяется на лицо и шею. На вторые сутки сыпь покрывает верхнюю часть груди и спины, верхнюю часть рук. На третий день – ноги и нижнюю часть рук. Коревая сыпь может покрыть всю поверхность тела, в тяжелых случаях на коже образуются сплошные поля эритемы, мелкие кровоизлияния. Появление сыпи обусловлено образованием крупных иммуннокомплексов, которые формируются в результате взаимодействия вирусов антигена с антителами. При неосложненном течении болезни на 3–4-й день после появления сыпи начинается период пигментации, длительность которого составляет 7–10 дней. Его признаки:
- общее состояние ребенка нормализуется;
- температура тела несколько снижается;
- катаральные явления постепенно пропадают;
- сыпь бледнеет, приобретает коричневый оттенок.
Элементы сыпи начинают тускнеть в том же порядке, что и появлялись, оставляя за собой отрубевидное шелушение и пигментацию.
На пятый день после появления сыпи ребенок перестает быть заразным и может посещать детские учреждения. После перенесенной кори развивается стойкий иммунитет, повторные заболевания крайне редки и встречаются только у людей с выраженным иммунодефицитом.
Возможные осложнения
Чем страшна корь, так это своими осложнениями. Русские ученые доказали, что вирус кори приводит к угнетению местного и общего иммунитета. На этом фоне патогенная и условно-патогенная флора начинает атаковать ослабленный организм.
Чаще осложнения возникают и протекают тяжело у детей младшего возраста, так как они очень восприимчивы к бактериальным инфекциям. В группу риска попадает малыш:
- с гипотрофией;
- с недостатком витаминов и микроэлементов, в частности больной рахитом;
- имеющий хронические очаги инфекции и различные соматические заболевания;
- грудной ребенок на искусственном вскармливании.
Осложнения кори классифицируют в зависимости от:
- происхождения: собственные и вторичные;
- сроков развития: ранние и поздние;
- органу, который поражен (сердце, легкие, глаза, мозг и т. д.).
Собственные коревые осложнения (отиты, ларингиты, бронхиты, пневмонии, диареи) будут появляться параллельно с основными клиническими признаками и ослабевать вместе с ними. Исключение — коревой энцефалит. Он развивается на третий–пятый день после первых высыпаний.
Энцефалит и менингоэнцефалит встречаются крайне редко. Воспаление мозга может возникнуть при любой форме болезни. Чаще оно диагностируется при тяжелом течении и у взрослых пациентов. Смертельные случаи достигают при энцефалите 25%. При выздоровлении могут сохраниться остаточные явления (парез, снижение памяти, слабоумие и т. д.).
Вторичные осложнения способны возникнуть в любом периоде болезни. Их последствия могут быть смертельно опасными. При развитии в ранние сроки они протекают тяжело, усугубляя течение кори. О возникновении поздних осложнений говорит сохранение температуры после начала периода пигментации или ее новый подъем.
Вторичные осложнения со стороны органов дыхания чаще проявляются ларингитами и пневмониями. Бактерии, вызывающие воспалительные процессы в легких: пневмококк, стрептококк, стафилококк, микобактерия туберкулеза.
Нарушения в пищеварительной системе чаще проявляются различными стоматитами. Ряд возбудителей может вызвать воспаление кишечника (сальмонелла, шигелла, стафилококк и т. д.). Клиническая картина будет зависеть от особенностей микроорганизма.
Могут поражаться глаза, внутреннее ухо, кожные покровы, мочевыводящая система и другие органы. Если вовремя определить этиологический фактор и начать антибактериальную терапию, риск негативных последствий уменьшается.
Важно! При возникновении осложнений больной должен быть осмотрен врачом. По экстренным показаниям производится госпитализация и лечение в стационаре.
Лечение кори у детей
В нетяжелых случаях лечение кори у детей проводят в домашних условиях. Помещение должно проветриваться и увлажняться. Больному ребенку обеспечивают постельный режим, обильное питье, световой режим (приглушенное освещение), гигиенический уход за слизистыми оболочками и кожей, лечебное питание. Несколько раз в день нужно промывать глаза, полоскать рот раствором соды. По мере необходимости нужно освобождать носовые полости от слизи и корок с помощью ватных тампонов, смоченных вазелиновым маслом, смазывать потрескавшиеся губы увлажняющим кремом.

Источник: gstatic.com
Медикаментозная терапия носит симптоматический характер. В остром периоде болезни назначают антипиретики, сосудосуживающие капли, отхаркивающие вещества, глюкокортикоидные гормоны, антигистаминные (противоаллергические) препараты. При осложнениях, связанных с присоединением вторичной инфекции – антибиотики, при психомоторном возбуждении – седативные и ноотропные средства. В случае появления гиперкинезов – противосудорожные препараты.
В случае высокого риска развития осложнений пациента госпитализируют.
После выздоровления необходимо обеспечить ребенку щадящий режим, сбалансированное питание, регулярное пребывание на свежем воздухе. Детям школьного возраста следует до полного восстановления снизить физическую и интеллектуальную нагрузку.
Диагностика
Диагностировать болезнь должен врач. Иногда родители, посмотрев на фото в интернете, как выглядит больной корью ребенок, делают неверные выводы. Они могут спутать эту патологию с другими заболеваниями. Неправильно выставленный диагноз и ошибочное лечение могут привести к летальному исходу.
Для диагностики кори имеют значение клинико-эпидемиологические данные и лабораторные исследования.
К последним относятся:
- анализ крови;
- выделение вируса методом иммунофлюоресценции;
- определение титра антител в крови (иммуноглобулины М и G);
- цитологическое исследование (морфология) мазка из носа или мокроты.
Тест на антитела позволяет отличать корь от других патологий и определять стадию болезни. Антитела класса М отвечают за острую коревую инфекцию, IgG говорят о перенесенном заболевании или о том, что человек был привит. В общем анализе крови будет наблюдаться низкий уровень лейкоцитов.
Дифференциальная диагностика проводится со следующими заболеваниями: простуда, ОРВИ, аллергия, крапивница, инфекционный мононуклеоз, скарлатина, краснуха, ветрянка и другими патологическими состояниями.
В катаральный период корь следует распознавать среди прочих инфекций, которые вызываются вирусом (грипп, парагрипп, аденовирусное или риновирусное поражение). В период высыпаний можно поставить ложный диагноз, не отличив коревую сыпь от энтеровирусной экзантемы, лекарственной болезни или скарлатины.
Определить, корь или аллергия, помогут следующие особенности высыпаний: элементы аллергической сыпи будут появляться то на одном участке тела, то на другом, меняя свою форму. Они будут разнообразны (пятна, прыщи, волдыри, папулы). Они могут болеть и чесаться. Кожный зуд практически всегда сопровождает аллергию.
Методы лечения
В лечении больных корью важное место занимает создание условий, исключающих вторичное инфицирование и развитие осложнений. Если больного не могут изолировать или наблюдается тяжелая форма болезни, ребенок будет лежать в больнице.
Если кроха находится дома, нужно свести к минимуму его контакты с окружающими людьми. Важно обеспечить надлежащий уход. Строго следить за гигиеной больного и помещения, в котором он будет жить во время болезни.
В домашних условиях надо постоянно мыть руки и лицо малыша детским мылом, прополаскивать глаза чистой кипяченой водой, очищать рот после еды (грудничкам давать больше пить жидкости). Во время лихорадки нельзя нарушать постельный режим и купаться. Питание должно быть полноценным и щадящим.

Специфического лечения кори нет. Противокоревой иммуноглобулин можно ставить в инкубационный период только непривитым при подтвержденном контакте с больным человеком.
Медикаментозная терапия используется в зависимости от симптоматики и осложнений. Назначения делает врач. Он решает, какое средство, сколько и как часто использовать.
Важно! Каждое лекарство имеет свои противопоказания, поэтому без рекомендации доктора давать (вводить) любой препарат нельзя. Это может нанести вред ребенку. Например, аспирин запрещено применять для лечения кори.
- При высокой температуре тела применяют жаропонижающие средства (парацетомол, «Нурофен» и т. п.). При гнойном конъюнктивите капают в глаза 20%-ный раствор сульфацила натрия и аналогичные препараты. Делают промывания с крепким чаем или пищевой содой. Кожные покровы рекомендуют обрабатывать синтетическим танином («Деласкин»).
- Заложенность носа устраняют с помощью 2%-ного раствора протаргола или сосудосуживающих капель. При гнойных выделениях можно закладывать противовоспалительные антибактериальные мази и проводить физиопроцедуры. Навязчивый кашель можно вылечивать, применяя отвары трав, специальные микстуры.
- Бактериальные осложнения должны лечиться антибиотиками. Врач расписывает схему с обозначением препаратов и их доз. Грудничкам назначают лекарство в виде капель или суспензии. Взрослым детям выписывают таблетки.
- Если есть болячки на коже, их нужно мазать антисептиками и противомикробными препаратами. Обработка слизистых проводится очень осторожно, особенно у маленьких детей. Чем раньше начнется антибактериальная терапия, тем больше шансов, что осложнение будет полностью вылечиваться.
- Совместно с антибиотиками применяют иммуностимуляторы, витамины (особенно С и А), противовирусные препараты. Возможно назначение физиотерапевтических методов.
Народные методы лечения
Лечение в домашних условиях включает следующие рецепты народной медицины:
- Малиновый чай: 1 ст.л. высушенной малины залить 200 мл кипятка и настоять около 30 мин. Принимать 2-3 раза в сутки по 150 мл с добавлением меда. Отвар повышает иммунитет и борется с высокой температурой тела.
- Чай из калины. В стакан кипятка всыпать 1 ст.л. сухих ягод. Дать настояться на протяжении 5 часов. Для напитка из свежих ягод нужно размять 2 ст.л. калины и залить 1 ст. горячей воды. Пить трижды в сутки по 4 ст.л. Чай снимает воспаление и улучшает самочувствие больного.
- Липовый чай. На водяной бане на протяжении 10 мин. прогреть 1 ст. кипятка и 1 ст.л. сухих липовых цветов. Принимать по полстакана перед приемом пищи 2 раза в день. Отвар уменьшает температуру, устраняет кашель, борется с интоксикацией.
- Отвар фиалки трехцветной. 2 ст.л. высушенной фиалки залить 2 ст. кипятка, поставить в теплое место или укутать пледом. Настоять примерно 1,5 часа. Чай пропустить через марлю. Принимать на протяжении дня натощак маленькими глотками. Фиалка тормозит процесс образования новых высыпаний, выводит вирус из крови, избавляет от дискомфорта в животе, борется с высокой температурой.
- Настой из корней петрушки огородной. 1 ст.л. корня петрушки мелко нарезать и засыпать в 200 мл крутого кипятка. Отвар поместить в теплое место, дав настояться около 4-х часов. Употреблять перед едой по 100 мл 4 раза в сутки. Настой не дает пятнам распространяться по телу и выводит токсины из организма.
Профилактика
В наши дни главной профилактической мерой считается вакцинация. Разработана живая коревая вакцина (ЖКВ), которая наряду с «Пентаксимом» (аналог АКДС) внесена в таблицу прививок согласно соответствующему приказу. Прививка от кори делается в годик.
Побочный эффект в виде местной реакции на введение препарата не наблюдается. Общая прививочная реакция бывает у 10–13% детей как кратковременный инфекционный процесс (митигированная корь). Риска заразиться для контактных нет. Крайне редко возникает аллергическая реакция.
У большинства после первой вакцинации вырабатывается стойкий иммунный ответ. Повторную прививку делают в 6 лет. ЖКВ может быть применена в ДОУ как противоэпидемическое средство, если была зафиксирована вспышка кори. В этом случае вакцинации подлежат двухлетние дети и более старшего возраста, не болевшие раньше корью, непривитые и не имеющие противопоказаний к прививке. Прививать следует тех, кто был в контакте с заразным ребенком не позже 5 дней назад.
Пассивная иммунизация (профилактика гаммаглобулином) позволяет уберегать от болезни детей, которым нельзя делать прививку. Ее используют, чтобы предотвращать распространение вируса при его заносе в детские ЛПУ. Уберегаться таким образом могут только дети, у которых нет антител к кори.
Важно! Доктор Евгений Олегович Комаровский и авторитетные представители мировой педиатрии советует прививаться от опасных болезней. Родители, которые отказываются защищать своего ребенка с помощью вакцинации, должны понимать, что такая позиция, грозит здоровью и жизни их чада.
Послушайте его подробное мнение на этот счет:
Правила неспецифической профилактики следующие:
- узнавать эндемичную ситуацию;
- своевременно выявлять источники инфекции;
- изоляция заболевших (от начала болезни до пятого дня высыпания, если есть пневмония, срок увеличивают до 10 дней);
- действовать согласно протоколу (комнату, где был больной, проветривают 30–45 минут, дезинфекции не требуется);
- карантину подлежат дети, которые контактировали с источником инфекции и не получили гаммаглобулин, — на 17 дней, получившие — на 21 день;
- все дошкольники при приеме в детский сад должны предоставлять прививочный сертификат и осматриваться врачом;
- размещать информационные стенды «Что такое корь и почему она опасна» с фотографиями и медицинскими статьями в ДОУ и детских ЛПУ.
Защищаться от кори нужно, сделав прививку. Это эффективный и безопасный способ. Если годовалый малыш имеет противопоказания к вакцинации, нужно избегать контактов с больными людьми, так как инфицирование происходит воздушно-капельным путем.
Привили ли вы своего ребенка от кори?
- Да 67%, 4 голоса
4 голоса 67%4 голоса — 67% из всех голосов
- Нет, но планирую 17%, 1 голос
1 голос 17%
1 голос — 17% из всех голосов
- Нет и не буду 17%, 1 голос
1 голос 17%
1 голос — 17% из всех голосов
Всего голосов: 6
22.04.2019
×
Вы или с вашего IP уже голосовали.
Если в соседнем подъезде девочка или мальчик болеют корью, они не будут представлять опасности, пока не находятся в непосредственной близости. При близком контакте произойдет заражение.
В последние годы участились случаи кори среди подростков и взрослых. Это указывает на необходимость серологического обследования для определения антител у лиц старшего возраста.
Симптомы
Как только человек заболевает корью, вирус размножается в задней части горла и начинает постепенно распространяться по всему организму.
Для проявления симптомов у инфицированного человека может потребоваться до 10 дней. Наиболее распространенными ранними симптомами являются:
- Симптомы простуды, такие как насморк, чихание и кашель
- Высокая температура или лихорадка
- Воспаленные, конъюнктивит
- Чувствительность к свету
- Серо-белые пятна внутри щек, рта и горла
- Тошнота
- Усталость
- Потеря аппетита
- Боли и недомогания
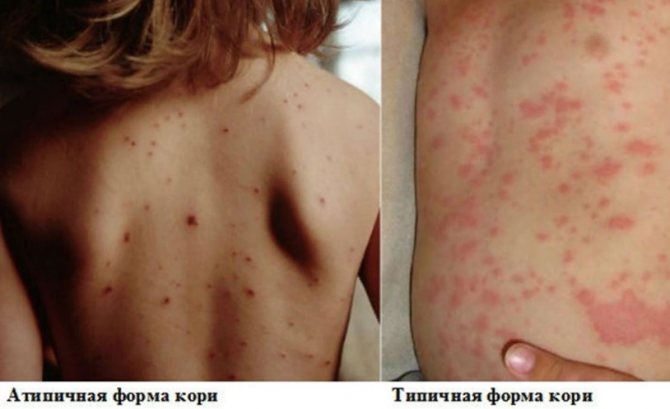
Примерно через три-четыре дня после появления первых симптомов обычно начинает появляться кожная сыпь. Сыпь является, пожалуй, самым заметным симптомом кори и распознается по:
- Красно-коричневые пятна, плоские или слегка приподнятые, которые могут соединяться вместе, образуя пятна
- Пятна обычно начинаются на голове и шее, а затем постепенно распространяются вниз по всему телу
- Сыпь может побледнеть при надавливании сначала, но постепенно исчезнет и остается красной при надавливании
- Легкий зуд
Как правило, сыпь покрывает тело от двух до трех дней, еще несколько дней, чтобы исчезнуть, начиная на голове и исчезая в том же порядке, в котором она появилась. Поскольку другие симптомы начинаются раньше, пострадавшие люди обычно чувствуют себя наиболее плохо в первый или второй день, когда появляется сыпь.
Симптомы кори обычно начинают проявляться в среднем через 7-14 дней после заражения.
В целом, большинство людей с корью чувствуют себя лучше в течение семи-десяти дней после появления первых симптомов. Иногда сухой кашель может сохраняться и после исчезновения всех других симптомов.
Во время заражения корью иммунная система вырабатывает устойчивость к вирусу. Поэтому крайне маловероятно, что кто-то заболеет корью более одного раза в своей жизни.
Ответы на частые вопросы
Можно ли гулять с корью?
Гулять на улице больному малышу нельзя.
Можно ли купать ребенка при кори?
Полностью мыться, ходить в бассейн во время болезни нельзя. Купать маленького ребенка еще несколько недель после перенесенной кори опасно. Мокрый младенец на фоне сниженного иммунитета может снова подхватить инфекцию или простыть.
Можно ли повторно заболеть корью?
Второй раз заболеть корью нельзя. Если человек переболел один раз, то повторно вирус будет уничтожен антителами иммунной системы.
Может ли родитель заразиться от ребенка?
Ответ кратко — да, может.
Можно ли предохраняться от кори с помощью одноразовой маски?
По этому вопросу врачи поясняют, что одноразовая маска не дает абсолютной защиты от вируса кори.