Найдите отличие
ЛактАза — это фермент, который в желудочно-кишечном тракте расщепляет лактозу на составляющие для дальнейшего усвоения.
ЛактОза — это молочный сахар, который составляет основу всех углеводов абсолютно любого молока, в том числе и грудного.
Дефицит этого фермента в детском организме (лактазная недостаточность) приводит к нарушению всасывания лактозы и плохой переносимости продуктов питания, содержащих молочный сахар (лактозная непереносимость).
Признаки и симптомы непереносимости молока, лактозы у детей
Признаки непереносимости во многом схожи с аллергической реакцией, хотя есть и свои отличия.
| Отдел организма | Симптомы | Общие признаки |
| Желудочно-кишечный тракт |
| У вашего малыша непереносимость молока, то обратите внимание: если у крохи понос с прожилками крови, большим количеством слизи, появились признаки обезвоживания – нужно немедленно исключить из рациона любое молоко или смеси и обратиться к врачу! |
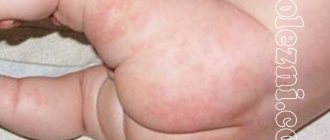
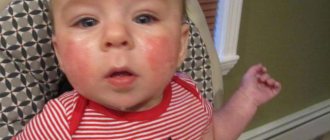
| Кожа |
| Опасность этих симптомов обусловлена риском возникновения отека Квинке, который может стать жизнеопасным. Также тревогу должны вызвать любые высыпания, если они распространяются с пугающей скоростью |
| Дыхательные пути |
| Кашель, напоминающий лай, хрипы, дыхание со свистом – все эти признаки могут стать сигналами начала легочной обструкции или ложного крупа |
Важно знать! Если перестать давать молоко в пищу, вторичная непереносимость молока может исчезнуть и малыш после курса лечения вполне может употреблять в пищу молочные продукты и блюда из молока без ущерба для своего здоровья.
Главные признаки лактазной недостаточности
- Беспокойство ребенка при кормлении молоком, вздутие живота, повышенное газообразование, диарея — таковы типичные симптомы этого заболевания. Жидкий стул после каждого кормления из-за сильного брожения бьет фонтаном — желтый, с кислым запахом, пенистый, более 8—10 раз в сутки, напрямую связан с приемом пищи.
- Ребенок плохо набирает вес или теряет в весе, отстает в развитии.
- Стул напоминает дрожжевое тесто: если собрать его в стеклянную емкость и дать постоять, то он расслаивается на фракции: жидкую и более плотную.
Нужно иметь в виду, что при использовании одноразовых подгузников жидкая часть впитывается в них, и тогда нарушения стула можно не заметить.
Обычно симптомы нарастают с увеличением объема потребляемого молока. Сначала, в первые недели жизни новорожденного, вообще не возникает никаких признаков нарушений. Затем появляется повышенное газообразование, еще позже — боли в животе и только потом — жидкий стул.
Клиническая картина заболевания у каждого ребенка индивидуальна и может несколько отличаться. Иногда могут иметься только отдельные симптомы, однако всегда прослеживается четкая связь между диареей и употреблением молока.
Лечебное питание
При подтверждении алактазии единственным лечением служит полный и пожизненный отказ от молока в любом виде и молочных продуктов. Младенцев переводят на искусственное вскармливание особыми смесями. Такие безлактозные варианты можно отыскать среди смесей Nan, «Бабушкино лукошко», «Нутрилон» и др. Обычно на их упаковках можно увидеть сокращения «БЛ» или «FL». При гиполактазии назначаются низколактозные смеси.
В последующем таким пациентам следует остерегаться источников скрытой лактозы (они могут содержать цельное, сухое или сгущенное молоко). Ими могут оказаться:
- маргарин;
- картофельное пюре из порошка;
- кондитерские изделия;
- выпечка;
- омлеты;
- крем-супы;
- консервированные супы;
- полуфабрикаты;
- белые соусы;
- ирис;
- леденцы;
- смеси для приготовления бисквитов, кексов, блинов;
- готовые приправы.
Людям с серьезным дефицитом лактазы нужно тщательно анализировать состав продуктов и даже лекарств (например, лактоза включена в некоторые пробиотики) перед их приемом.
Кроме того, из-за исключения или значительного ограничения молока у таких пациентов повышен риск нехватки кальция, а следовательно, и возникновения остеопороза, разрежения костной ткани и патологических переломов. Для предотвращения этого больным нужно регулярно есть пищу с высоким содержанием кальция и/или витамина D, способствующего усвоению кальция:
- листовую зелень (салат, шпинат и др.);
- брокколи;
- соевые продукты;
- репу;
- белокочанную капусту;
- консервированную рыбу с мягкими костями (лосось и др.);
- яйца;
- рисовое молоко;
- печень.
Кроме того, на полках супермаркетов сегодня можно отыскать особое безлактозное молоко, оно создано специально для таких пациентов.
В случае гиполактазии пациентам рекомендуют определить свою индивидуальную дозу молока. Некоторые больные могут выпивать по 200 мл (не натощак, в несколько приемов, медленно, по 1–2 раза в неделю). При этом замечено, что по мере постепенного увеличения количества выпиваемого цельного молока улучшается и его переносимость. Если же толерантность к молоку невелика, но возможно употребление кисломолочных продуктов, то нужно включать в питание сыры (особенно брынзу) и йогурты. Они отличаются малым содержанием лактозы и высокой пищевой ценностью.
Разновидности лактазной недостаточности
Термин «лактазная недостаточность» (ЛН) объединяет различные состояния, приводящие к снижению активности фермента, расщепляющего молочный сахар — лактозу.
- Первичная ЛН вызывается врожденным дефицитом фермента. Встречается она довольно редко, один случай на несколько тысяч новорожденных, и относится к генетическим заболеваниям, передающимся по наследству.
- У недоношенных или у доношенных, но незрелых малышей нередко встречается транзиторная ЛН. Как видно из названия, она со временем проходит, и активность фермента нормализуется.
- В подавляющем большинстве случаев встречается вторичная ЛН, когда по вреждаются клетки, вырабатывающие лактазу. Причиной становятся атрофические изменения или воспалительные процессы в тонком кишечнике, вызванные кишечными инфекциями, паразитозом, пищевой аллергией. Известно, что полное восстановление лактазной активности после перенесенной кишечной инфекции в среднем происходит только через год. Еще одна причина — аллергия на белок коровьего молока. Возникает при раннем искусственном вскармливании, ведь для ребенка это чужеродный белок. В кишечнике он начинает взаимодействовать с клетками слизистой оболочки кишечника. Иммунные клетки распознают «чужака», и развивается реакция иммунной системы — аллергическое воспаление. В результате вырабатывающие лактазу клетки повреждаются.
Структура грудного молока
Та жидкость, которая начинает выделяться из материнской груди спустя некоторое время после родов называется молозивом. Раньше считалось, что оно не представляет никакой ценности, но тщательные исследования показали, что наоборот, молозиво не только питательно, но и заселяет кишечник малыша микрофлорой и закладывает фундамент иммунной системы младенца.
Многие женщины, пытаясь покормить малыша молозивом и видя его негативную реакцию на это, думают, что ребенку может не нравиться его вкус, или оно не подходит младенцу. Причиной такого поведения ребенка может быть банальная лень. Ведь до того, как у вас начался процесс лактации, младенец не голодал — его кормили медсестры смесью из бутылочек. Пить из силиконовой соски значительно легче, чем высасывать тугое молозиво из груди — поэтому малыш может капризничать.
Лактация устанавливается постепенно. Через несколько дней после родов молозиво начинает постепенно сменяться на молоко. Но оно еще мало похоже на нормальный продукт лактации. В этот переходный период выделения из груди белеют, а объем начинает резко увеличиваться. Переходным молоко будет около полутора месяцев.
Плачет и не берет сосок. Иногда ребенку может быть неудобно брать грудь из-за собственных анатомических особенностей, например, короткой уздечки языка, или из-за неудобной формы соска матери. Как правило, осмотр полости рта медсестрой позволяет выявить наличие проблемы с уздечкой у ребенка, впоследствии она решается хирургическим путем. А ситуацию с неудобной формой соска решит либо время (новорожденный привыкнет), либо специальные силиконовые накладки на грудь.
Некоторые заболевания полости рта могут доставлять ребенку боль. Попросите патронажную сестру осмотреть рот новорожденного, возможно, у малыша кандидоз, который требует лечения. Увидев на слизистой характерный белый налет, она рекомендует вам подходящие по возрасту противогрибковые препараты. По окончании курса лечения дискомфорт уйдет, и младенец может с удовольствием сосать грудное молоко.
Предлагаем ознакомиться: Диарея у кормящей мамы можно ли кормить
Рыдает во время еды или после приема пищи. Причинами капризного поведения младенцев могут стать колики, вызванные неправильным захватом соска при кормлении. Малыш хватает воздух, который проходит через весь пищевод и скапливается в кишечнике, вызывая боль у новорожденного. Также колики могут возникать из-за неправильного питания мамы. Для избавления от дискомфорта нужно выкладывать младенца на животик перед едой, а после кормления держать в вертикальном положении некоторое время.
Частое срыгивание. Это говорит только о том, что ребенок нахватался воздуха, когда кушал. Стараясь избавиться от лишнего, пищевод сокращается, и вместе с пузырем наружу выходит часть еды. Причиной срыгивания может также быть переедание.
Выступает аллергия. Молоко само по себе не может стать причиной аллергической реакции, если только у малыша нет первичной лактазной недостаточности. След любых негативных проявлений у младенца нужно искать в рационе мамы. Если у грудного ребенка выступил диатез, значит кормящая женщина съела накануне что-то запретное.
Характер помощи новорожденному при отказе от грудного вскармливания напрямую зависит от причины данного явления. С первого дня естественного вскармливания молодой маме необходимо придерживаться специальной диеты, которая исключает употребление таких продуктов:
- Виноград и другие фрукты, содержащие большое количество сахара;
- Экзотические фрукты, включая цитрусовые;
- Шоколад и бобовые;
- Орехи;
- Белокочанная капуста;
- Чеснок, лук;
- Пряности и приправы;
- Копчености;
- Пшено, рис, ячмень, овёс;
- Соусы.
С полным списком запрещенных продуктов кормящая женщина ознакамливается еще в стенах родильного дома. Очень часто новорожденные дети страдают аллергией на белок коровьего молока, который поступает в организм, если кормящая женщина злоупотребляет молочной продукцией. С целью профилактики аллергических реакций молодой маме не следует ежедневно употреблять такие продукты.
Если ухудшение вкусовых качеств грудного молока произошло по причине развития гнойно-воспалительного очага в области молочных желез, женщине нужно прервать естественное вскармливание и пройти комплексное лечение. В этот период важно сцеживать грудное молоко из обеих молочных желез, но не использовать его для кормления малыша.
Если причиной негативной реакции новорожденного малыша на грудное молоко матери является лактазная недостаточность, то меры по ее коррекции будут зависеть от того, является она врожденной или сформировалась уже после появления ребенка на свет. Когда симптомы лактазной недостаточности возникают у малыша при регулярном употреблении только передних порций грудного молока, то для устранения этих признаков молодой маме достаточно пересмотреть технику грудного вскармливания.
Если это состояние вызвано врождённым дефицитом лактазы, то решить проблему помогает использование ферментативных пищевых добавок, которые разводят в сцеженном материнском молоке. К таким добавкам относятся Лактраза, Лактазар, Бэби Док, Тилактаза, а также Лактаза беби.
Перечисленные ферментативные средства растворяют в небольшой порции сцеженного грудного молока и дают ребенку перед прикладыванием его к груди. Средняя продолжительность такого лечения составляет 3-4 месяца. При тяжёлом течении лактазной недостаточности малышу назначают смешанное вскармливание, включающее кормление грудью и докармливание безлактозной молочной смесью.
При соблюдении описанных рекомендаций через 4-5 месяцев с момента рождения у ребенка нормализуется естественная выработка фермента лактазы, необходимого для расщепления молочного сахара. В течение всего этого периода не нужно перекармливать ребенка, так как избыточное поступление лактозы в детский организм сведет к минимуму проводимое лечение.
Желтая жидкость в виде капелек, которая появляется после родов, называется молозивом. Оно выделяется в небольшом количестве. Мамочка считает, что ее малыш постоянно голоден вследствие того, что молозиво может не подходить. На самом деле такое утверждение является мифом. Молозиво – продукт, который закладывает иммунную систему малыша. В нем содержится иммуноглобулин в большом количестве.
Концентрация его не постоянна, к четвертому дню снижается в 10 раз. Поэтому, от того, сколько он употребил молозива, будет зависеть сопротивляемость организма к болезням. Малыш, который питается молозивом, не нуждается в докармливании смесью либо допаивании водой. В этом продукте есть все необходимые вещества для успешной адаптации новорожденного в окружающем мире.
Очень часто в зимний период кормящие мамочки подхватывают респираторные инфекции, которые сопровождаются повышением температуры. Высокая температура матери не является основанием для отлучения малыша от груди на период лечения. Молоко в груди не прокисает и не перегорает. В нем в этот период содержатся антитела, защищающие кроху от вирусов.
Если у мамочки возник лактостаз либо мастит, это не основание считать, что молочко непригодно.
После температуры количество молока резко сокращается. Паниковать и переводить кроху на смесь не стоит. Если молочка мало, необходимо доцеживать грудь после каждого кормления каждые 3 часа. Сцеженное молоко докармливают с ложечки. Через 2-4 дня количество молока восстановится. Если в этот период необходимо принимать лекарства, врач подберет именно совместимые с грудным кормлением в безопасных дозировках. Отлучать кроху нет необходимости, мама может для профилактики подавать ребенку пробиотики.
Если у мамочки возник лактостаз либо мастит, это не основание считать, что молочко непригодно. Ребеночку необходимо давать как можно чаще проблемную грудь. Непригодно молоко для кормления только, когда мастит сопровождается гнойными процессами. В этом случае следует кормить ребеночка только одной грудью до выздоровления второй.
Первая помощь при любом лактостазе это сосание ребенка и чем чаще он будет это делать, тем быстрее вы, вместе с малюткой, справитесь с ним. Если у вас появились первые признаки лактостаза, начинайте прикладывать кроху к этой груди чаще. Ведь если вы меньше будете кормить больной грудью, то сосок и ареола будет отекать все больше и малютке труднее будет хорошо захватить грудь и освободить ее от застоявшегося молока. Именно поэтому, чаще всего малыш отказывается ее брать.
Предлагаем ознакомиться: В начале беременности может мазать
Иногда так бывает, что из-за застоя, молоко приобретает солоноватый привкус и мама, попробовав его, боится кормить таким молоком свою крошку. На самом деле, такое молоко нисколько не опасно для малыша, просто при застое, в молоке возрастает уровень солей, и оно приобретает такой привкус. Кормить можно и нужно! После устранения лактостаза, вкусовые качества полностью восстанавливаются.
Читаем также: Лактостаз груди и его лечение
И опять делается вывод – молока мало, оно не такое как надо, оно не жирное, не питательное и т.д.
При разговоре с мамой практически всегда выясняется, что на руках кроха засыпает и может проспать и час и полтора, но при попытке переложить в кроватку, моментально просыпается и все начинается по кругу (читаем статью на эту тему: ребенок спит только на руках, а положишь просыпается — проблема или нет).
Или ребенок неизбежно просыпается при попытке поносить его столбиком и далее следует длительное укладывание, укачивание и прочие прелести. Важно понять, что маленькому человеку, для ощущения безопасности и защищенности необходимо чувствовать тепло, запах и близость мамы, причем не только когда он бодрствует.
Скрытые дублеры
Похожие на лактазную недостаточность симптомы имеют дети с недостаточностью других ферментов — сахаразы, изомальтазы. Первые симптомы появляются, когда в питание детей включают обычный сахар (многие мамы пытаются подслащивать блюда прикорма). Редкой и тяжелой патологией является нарушение всасывания моносахаров — глюкозы и фруктозы. Она проявляется тяжелой диареей сразу же после начала кормления (при включении в рацион меда, соков и т. п.). Еще одно заболевание, которое может протекать под маской непереносимости молока, — галактоземия. Это редкое заболевание обмена веществ. У таких детей употребление любого продукта, содержащего лактозу (а следовательно, и галактозу), вызывает тяжелые, опасные для жизни симптомы (рвоту, желтуху, снижение глюкозы в крови, выделение сахара с мочой). Заболевание проявляется в первые дни жизни.
Родителям важно знать, что для лактазной недостаточности рвота не характерна (могут быть только срыгивания). Рвота у ребенка — это всегда повод для срочной консультации врача и обследования.
Как диагностировать болезнь?
- История болезни Перед визитом к врачу постарайтесь вспомнить, сразу ли с началом кормления грудью у ребенка появилась диарея или после введениякаких-то новых продуктов. Кормящей маме надо вспомнить, какие изменения произошли в ее собственной диете.
- Определение количества углеводов в кале Это — самое простое и доступное исследование. Данный анализ ничего не говорит о причине непереносимости и даже не указывает, какой углевод не переносится. Но он делается быстро, дешев и позволяет понять, есть ли вообще нарушение переваривания и всасывания углеводов. Поскольку дети, получающие только грудное молоко, употребляют в основном лактозу, этого теста достаточно, чтобы говорить о ЛН.
- Биопсия слизистой С ее помощью ставится наиболее точный диагноз, но это исследование сложное и не всегда оправданное. Если нет возможности такой диагностики, но симптомы, как говорится, налицо, можно просто начать давать ребенку препарат лактазы. Если эффект будет положительным — диагноз известен, а если лекарство не подействует — нужно проводить дальнейшую диагностику.